L’hypertension portale ou HTP se définie par une augmentation de la pression dans la veine porte, c’est à dire la veine qui arrive au foie et qui lui apporte les aliments absorbés par l’intestin mais aussi de nombreuses substances, hormones ou médicaments ingérés pas la bouche.
L’HTP est la conséquence d’un obstacle à l’écoulement du sang qui peut se produire :
- avant l’arrivée au foie : par exemple une thrombose (caillot de sang) de la veine porte
- au niveau du foie : la principale cause de l’HTP en France est la cirrhose qu’elle soit liée à l’alcool, un virus de l’hépatite B ou de l’hépatite C, un diabète ou une obésité…
- après le foie : par exemple la formation de caillots dans les veines hépatiques (veines qui sortent du foie) ou syndrome de Budd Chiari.
On distingue l’HTP cirrhotique et l’HTP non cirrhotique, la cirrhose reste dans les pays occidentaux la première cause d’HTP. L’HTP doit être dépistée puis surveillée chaque fois que le diagnostic de cirrhose est posé.
L’hypertension portale observée au cours de la cirrhose est responsable de deux complications principales :
- le développement de veines (appelées aussi shunts (1), dérivations ou collatérales) qui court-circuitent le foie et sont à l’origine de la formation de varices dans l’œsophage ou l’estomac et entrainent des saignements digestifs potentiellement graves. Ces veines détournent également du foie le sang qui passe directement dans la circulation générale et ne subit donc pas l’effet « filtre et détoxifiant » du foie.
- la production d’eau par le foie appelée ascite (2) qui va se répandre dans le ventre.
Le diagnostic peut être fait au moment du diagnostic de la cirrhose grâce au dépistage : recherche de varices œsophagiennes (3) par endoscopie ou d’ascite par l’examen clinique ou radiologique. La présence d’une HTP est probable quand le taux de plaquettes est abaissé.
Il peut être fait tardivement au stade de complications : hémorragie par rupture de varices œsophagiennes et ascite principalement.
D’autres interventions sont disponibles :
- TIPS : transjugular intrahepatic porto-systemic shunt
Le TIPS est une anastomose, c’est à dire une dérivation ou une sorte de court-circuit, qui met en communication une branche de la veine porte (qui arrive au foie) et une des veines hépatiques (qui sortent du foie).
Cela permet de court-circuiter un obstacle afin de rétablir une pression normale ou quasi normale dans le système de la veine porte.
Cette intervention est utilisée pour traiter ou prévenir les complications liées à l’HTP, principalement au cours de la cirrhose.
C’est une méthode de radiologie interventionnelle sans ouverture du ventre qui consiste à passer par une veine du coup (jugulaire) pour créer un chenal entre une branche de la veine porte et une veine hépatique. Le chenal de dérivation ainsi créé sera maintenu ouvert par l’insertion d’une prothèse métallique couverte ou « stent » à l’intérieur du foie. Cette intervention se réalise le plus souvent sous anesthésie générale et dure environ une heure.
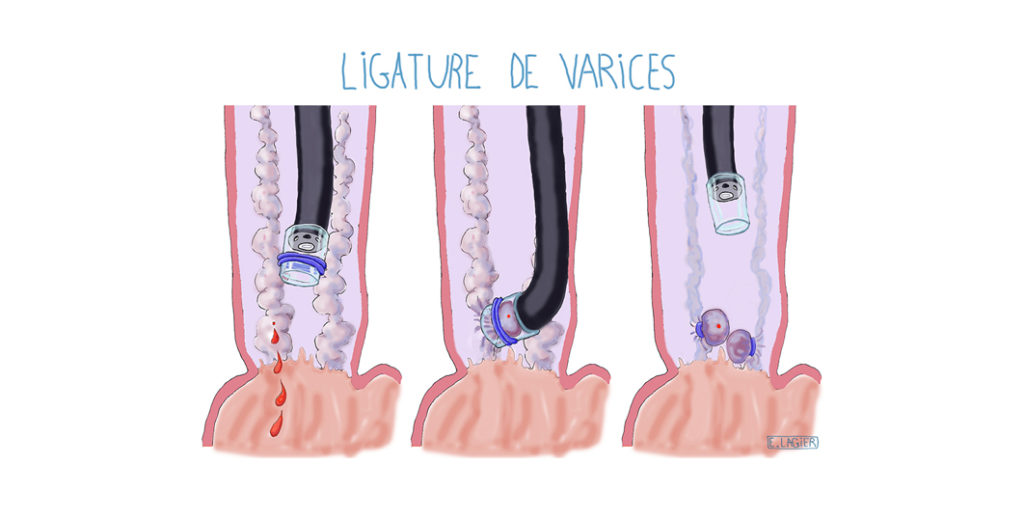
- La ligature de varice oesophagienne : LVO
Ce procédé est utilisé pour prévenir, c’est à dire éviter, ou traiter une hémorragie par rupture de varices situées dans l’œsophage ou l’estomac.
L’HTP est responsable du développement de varices dans l’œsophage et l’estomac qui, sous la pression, peuvent se rompre et entrainer une hémorragie digestive.
Mortel dans près d’un cas sur deux il y a 40 ans, cet évènement aujourd’hui pris en charge précocement et en association avec un traitement peut être évité dans quasiment 90% des cas.
La LVO est le traitement endoscopique de référence des varices de l’œsophage. Il s’agit de réaliser une endoscopie par la bouche (tuyau muni d’une caméra) pour mettre en place un élastique sur une varice après l’avoir aspirée. Cet élastique va étrangler la varice qui finit par tomber au bout de quelques jours et cicatriser. On peut, au cours d’une même séance, poser plusieurs élastiques sur différentes varices.
On distingue la LVO d’hémostase (pour arrêter une hémorragie) de la LVO de prévention pratiquée chez un patient qui présente de grosses varices oesophagiennes à risque de rupture. La LVO remplit alors un rôle préventif avec pour but de les faire disparaître avant qu’elles ne saignent.
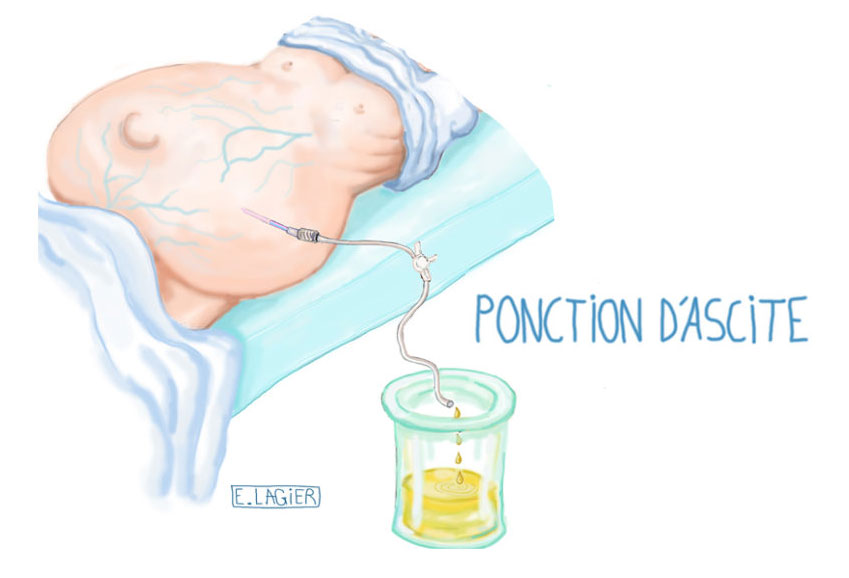
- Ponction d’ascite : paracentèse
Ce procédé consiste à pénétrer dans le ventre à travers la peau à l’aide d’une aiguille dans laquelle est situé un cathéter (petit tuyau) pour évacuer l’ascite (eau dans le ventre).
La ponction se réalise en général en position allongée sous anesthésie locale au niveau du coté gauche entre la hanche et la dernière côte. On peut s’aider d’un appareil échographique pour repérer l’ascite. Une fois que l’aiguille a pénétré dans le ventre et que l’eau peut être aspirée, l’aiguille est retirée et le cathéter laissé en place jusqu’à évacuation maximale de l’eau.
On réalise ce geste pour analyser le liquide d’une part (recherche d’une infection) et pour évacuer l’eau, ce qui permet un soulagement immédiat et rapide en cas d’ascite tendue.
Si le volume d’eau évacué dépasse 5 litres, une perfusion d’albumine (4) est alors nécessaire.
(1) Shunts : Communication entre deux parties de l’appareil circulatoire normalement séparées. Ex shunt porto-systémique : communication entre le système veineux porte et la circulation veineuse systémique secondaire à un obstacle à l’écoulement (physique ou hémodynamique) normal du sang. Le shunt peut être spontané ou artificiel, réalisé pour contourner un obstacle.
(2) Ascite : (Grec askos : outre gonflement) liquide présent de manière anormale dans la cavité péritonéale (ventre) dont l’origine peut être hépatique (hypertension portale, cirrhose), cardiaque, rénale, cancéreuse (carcinose), inflammatoire ou encore infectieuse (tuberculose). La détermination de l’origine de cet épanchement repose en premier lieu sur l’analyse du liquide après une ponction (ponction d’ascite)
(3) Varices œsophagiennes : formation de dilatations veineuses dans la paroi et la lumière de l’œsophage qui expose au risque d’hémorragie. Elles sont observées principalement en cas d’hypertension portale.
(4) Albumine : (Vient du latin albumen: blanc d’œuf) protéine du sang produite par le foie. Elle participe au transport dans le sang de certaines hormones et médicaments et assure 70% de la pression oncotique du plasma et. On utilise le taux d’albumine pour mesurer le degré d’insuffisance hépatique au cours de la cirrhose.